Một trong số đó đã giúp bệnh nhân ung thư giai đoạn cuối, từng được coi là vô phương cứu chữa, thuyên giảm đến mức hoàn toàn.
Xuyên suốt lịch sử, y học luôn là công cụ giúp con người giảm thiểu đau đớn và kéo dài sự sống. Các thành tựu y tế hiện đại mà chúng ta được hưởng thụ ngày nay đôi khi là kết quả từ những nghiên cứu đã được thực hiện cách đây hàng thế kỷ.
Nhưng cũng có những phương pháp điều trị siêu hiện đại mà các nhà khoa học ngay lúc này vẫn còn đang nghiên cứu và thử nghiệm. So với một thế kỷ trước, những công cụ này có thể được coi là viễn tưởng. Nhưng chúng sẽ sớm bước ra ngoài đời thực để phục vụ con người trong một vài năm tới.
Dưới đây là 5 phát kiến y tế nổi bật trong số đó:
1. Robot phẫu thuật tiên tiến, bán tự động và tự động

Hiện tại, các bác sĩ đã đang sử dụng nhiều loại robot y tế, bao gồm phẫu thuật vùng chậu, phẫu thuật cột sống, phẫu thuật mắt, tiêm dưới màng não… tất cả đều đòi hỏi độ chính xác cực cao.
Tuy nhiên, các loại robot phẫu thuật hiện tại đều chỉ là loại bán tự động. Nghĩa là chúng được thiết kế giống như một cỗ máy, chịu sự điều khiển của kỹ thuật viên và các bác sĩ.
Những bác sĩ phẫu thuật nào muốn điều khiển được các cỗ máy này cũng phải đi học một khóa chứng chỉ, giống như cấp bằng lái xe. Nhưng cũng giống như xe ô tô đã được trang bị tính năng tự lái, các robot phẫu thuật bây giờ cũng đang được phát triển để hoạt động tự chủ.
Đầu năm nay, Đại học Johns Hopkins, Hoa Kỳ đã thực hiện được một ca mổ mô mềm phức tạp đầu tiên với cỗ máy gọi là STAR. STAR là một robot được lập trình thông minh, nó đã khâu nối thành công 2 đoạn ruột lại với nhau. Đây là một thủ thuật tinh vi bậc nhất trong phẫu thuật ổ bụng và hoạt động hoàn toàn tự động.
Johns Hopkins vẫn đánh giá đây là một kỳ tích, “một bước tiến trọng đại đối với phẫu thuật hoàn toàn tự động trên người“. Trong tương lai gần, các robot như STAR không chỉ hỗ trợ các bác sĩ con người mà còn có thể tự hoạt động trong các tình huống khẩn cấp, chẳng hạn như điều trị cho bệnh nhân chấn thương trên đường đến bệnh viện.
2. Cấy ghép não để trị trầm cảm

Phương pháp này được gọi là kích thích não sâu. Nó là một kỹ thuật cấy ghép thiết bị tạo xung và điện cực vào bên trong hộp sọ, nhằm cung cấp các tín hiệu có khả năng thay đổi hoặc điều chỉnh hoạt động bất thường xảy ra trong bộ não.
Trước đây, kích thích não sâu đã được sử dụng phổ biến để điều trị bệnh động kinh và Parkinson. Ước tính trên thế giới đã có hơn 260.000 bệnh nhân Parkinson được cấy ghép các thiết bị tạo xung vào não. Đó là những người đến bệnh viện với các cơn run rẩy dữ dội, nhưng sau khi được kích thích não sâu, tình trạng của họ đã thuyên giảm hoặc khỏi hoàn toàn.
Trong nhiều thập kỷ, các nhà khoa học đã cố gắng sử dụng kích thích não sâu để điều trị trầm cảm. Công việc cũng liên quan đến việc cấy thiết bị tạo xung nhịp vào não bộ, một cỗ máy chạy pin có kích thước chỉ bằng một chiếc hộp diêm, phát ra tín hiệu điện đều đặn vào các vùng não có chức năng xử lý cảm xúc.
Ý tưởng cơ bản của các nhà khoa học là nếu họ có thể kích thích được một số vùng não liên quan đến bệnh trầm cảm, chẳng hạn như vùng Brodmann area 25, một khu vực não giàu chất vận chuyển serotonin hoạt động rất mạnh khi chúng ta buồn, bệnh nhân sẽ thoát ra được cơn trầm cảm của họ.

Năm ngoái, một nhóm nghiên cứu tại Đại học California, Mỹ đã thử nghiệm thành công một thiết bị kích thích não sâu trên bệnh nhân trầm cảm nặng. Đó là một người phụ nữ ngoài 30 tuổi tên là Sarah không đáp ứng với bất kỳ loại thuốc và liệu pháp chữa trầm cảm nào trong số 20 loại đã được kê đơn.
Chỉ đến khi được cấy ghép kích thích não sâu tình trạng của cô mới tiến triển. Trên thang đo trầm cảm, điểm số của cô ấy đã giảm từ 33, mức trầm cảm rất nặng xuống còn 14 rồi cuối cùng xuống dưới 10.
Sarah bây giờ đã trở thành bệnh nhân đầu tiên, và duy nhất cho tới thời điểm hiện tại, điều trị trầm cảm thành công bằng hình thức cấy ghép kích thích não sâu qua phẫu thuật. “Thiết bị đã giúp tôi ngăn chặn chứng trầm cảm, cho phép tôi trở thành phiên bản tốt nhất của chính mình và xây dựng lại một cuộc đời đáng sống”, cô nói.
3. Kính áp tròng giải phóng thuốc

Đôi khi, một đổi mới y tế không đến từ việc phát triển các loại thuốc mới và tốt hơn, mà đến từ việc tìm ra những cách tốt hơn để cung cấp chúng cho người bệnh. Chúng ta biết thuốc có thể được bào chế qua đường uống, đường tiêm, đường hít và thậm chí nhét lên từ dưới hậu môn.
Bây giờ, còn một lối vào cơ thể nữa mà các bác sĩ muốn khai thác, đó là đường mắt.
Hiện có hai cách để đưa thuốc vào mắt người bệnh. Với các bệnh nhẹ như đục thủy tinh thể và tăng nhãn áp, thuốc có thể được nhỏ trực tiếp vào phía ngoài bề mặt mắt để hấp thụ. Tuy nhiên, nhược điểm của thuốc nhỏ mắt là chúng sẽ bị nước mắt pha loãng.
Tới 95% hoạt chất từ thuốc nhỏ mắt sẽ không có cơ hội đi vào phía trong vì nước mắt sẽ đẩy chúng chảy ra ngoài. Bên cạnh đó, nhiều bệnh nhân cũng cho biết họ thường quên không nhỏ thuốc đúng giờ.
Cách đưa thuốc vào mắt thứ hai là dùng kim tiêm tiêm trực tiếp. Đây là phương pháp thường được áp dụng cho các bệnh ảnh hưởng đến khu vực sâu bên trong mắt như võng mạc tiểu đường và thoái hóa hoàng điểm.
Nhưng rõ ràng là sẽ không có bác sĩ nào muốn tiêm vào mắt bệnh nhân vì nó có thể gây ra nguy cơ nhiễm trùng, chảy máu trong khi bệnh nhân sẽ đau đớn.
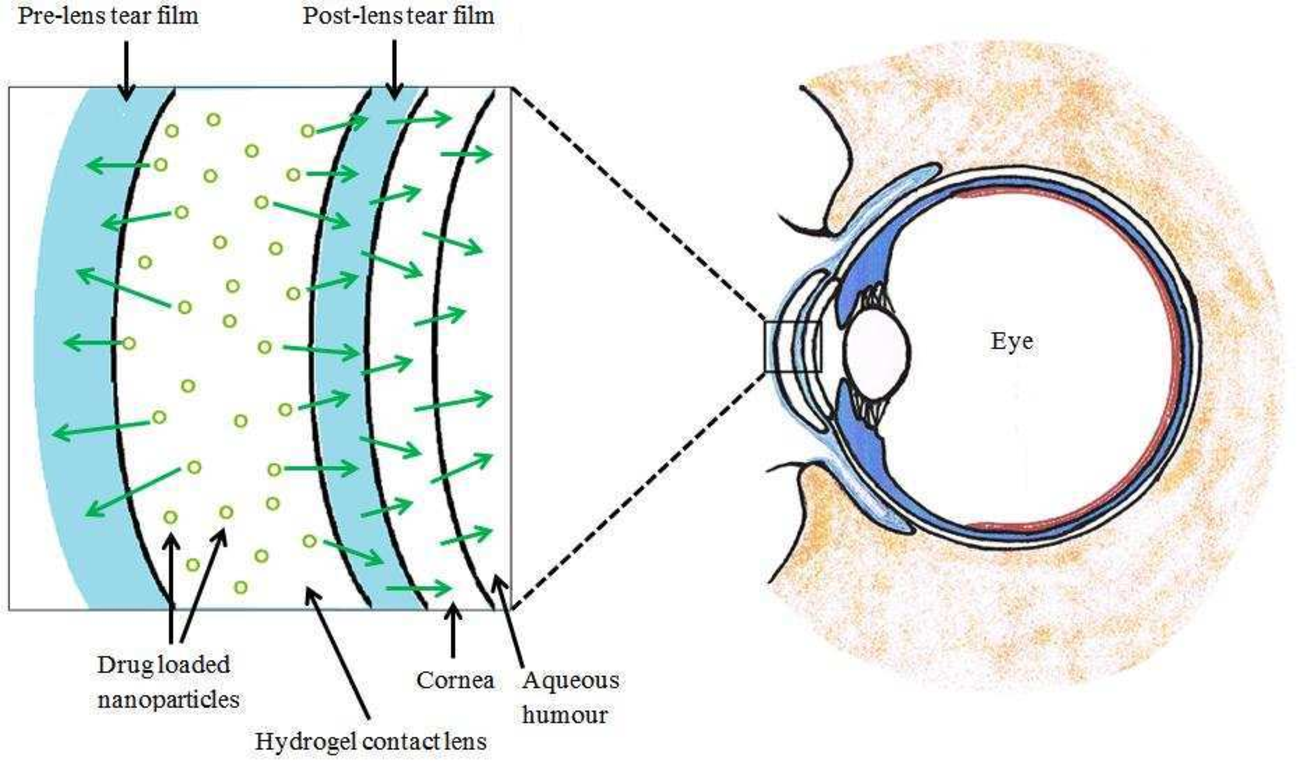
Giải pháp mới nhất hiện nay, một loại kính áp tròng giải phóng thuốc chậm vào mắt vừa được Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) cấp phép, sẽ khắc phục được tất cả các điểm yếu của hai phương pháp kể trên.
Được phát triển bởi các nhà nghiên cứu tại công ty dược phẩm Johnson & Johnson, loại kính áp tròng này có các tiếp điểm mềm bằng polyme, cho phép các phân tử thuốc có hình dạng nhất định đi qua đó.
Nó hiện đang được FDA cho phép sử dụng để phân phối thuốc dị ứng, nhưng trong tương lai gần, loại kính áp tròng này sẽ được sử dụng để đưa cả thuốc kháng sinh, thuốc chống viêm và các loại thuốc điều trị bệnh mắt khác như bệnh tăng nhãn áp, nhiễm trùng và đục thủy tinh thể.
4. Liệu pháp gen cho bệnh nhân ung thư và bệnh di truyền

Trong nhiều thập kỷ, các nhà khoa học đã hy vọng nghiên cứu ra được các phương pháp chỉnh sửa gen giúp điều trị những căn bệnh khó chữa hoặc dường như không thể chữa khỏi. Bây giờ, những nỗ lực của họ cũng bắt đầu được đền đáp.
Năm 2017, FDA đã phê duyệt ít nhất hai phương pháp điều trị nhắm đến gen, nhằm điều chỉnh hoặc thay thế các đột biến có hại trực tiếp gây ra bệnh tật. Một phương pháp được gọi là CAR-T, liên quan đến việc chỉnh sửa các tế bào T của một người trong phòng thí nghiệm, giúp họ chống lại bệnh ung.
Cụ thể, các bác sĩ trích xuất tế bào T từ hệ miễn dịch của bệnh nhân rồi tìm cách kết hợp nó với thụ thể kháng nguyên nhân tạo (chimeric antigen receptor –CAR). Sau khi tạo thành tổ hợp CAR-T, loại thuốc này sẽ được truyền trở lại cơ thể bệnh nhân.
Thụ thể CAR sẽ đi tìm và gắn nó vào các tế bào ung thư mục tiêu. Tế bào T nhờ vậy có thể tấn công được căn bệnh, điều mà nó không thể làm trước đây khi coi tế bào ung thư là một phần bình thường trong cơ thể.
Trong một số thử nghiệm lâm sàng và cả các ca bệnh thực tế, CAR-T đã cho hiệu quả rõ rệt. Nó đã giúp một số bệnh nhân ung thư giai đoạn cuối, từng được coi là vô phương cứu chữa, thuyên giảm đến mức hoàn toàn.

Liệu pháp thứ hai đang tỏ ra có hiệu quả là liệu pháp chỉnh sửa gen tế bào hồng cầu hình liềm. Tế bào hồng cầu hình liềm là một rối loạn di truyền bẩm sinh nguy hiểm đang ảnh hưởng đến hàng triệu người trên thế giới. Chúng ta biết thông thường, các tế bào hồng cầu có hình dạng tròn, rất linh hoạt và di chuyển dễ dàng trong các mạch máu.
Nhưng những đứa trẻ sinh ra có đột biến gen sản xuất hemoglobin sẽ làm cho hồng cầu của chúng trở nên cứng, dính và có hình dạng giống như lưỡi liềm hoặc mặt trăng khuyết. Những tế bào có hình dạng bất thường này hay bị mắc kẹt trong các mạch máu nhỏ, dẫn đến làm chậm hoặc chặn lưu lượng máu chứa oxy và dinh dưỡng đến các bộ phận của cơ thể.
Hiện nay, chưa có cách chữa trị cho người bị bệnh hồng cầu hình liềm, ngoại trừ phương pháp điều trị giảm đau và giúp ngăn ngừa các vấn đề liên quan đến căn bệnh này.
Tuy nhiên trong một kết quả thử nghiệm trên bệnh nhân được công bố tháng 12 năm ngoái, các nhà khoa học cho biết họ đã sửa chữa thành công những tế bào hồng cầu hình liềm bằng một phương pháp chỉnh sửa gen.
Một loại thuốc được tiêm trực tiếp vào vùng tủy xương chứa các tế bào tạo máu sẽ giúp sửa chữa những sai hỏng gen ở đây và đã tạo ra những tế bào hồng cầu bình thường khỏe mạnh cho bệnh nhân suốt 3 năm.
Với những thành công này, các nhà khoa học cho biết ứng dụng của liệu pháp gen sẽ sớm được mở rộng sang cho các bệnh di truyền và nhiều loại ung thư khác nhau.
5. Ghép nội tạng lợn sang người

Các bác sĩ trong hàng thế kỷ đã có một ước mơ, họ muốn ghép được nội tạng động vật sang cho con người. Điều này sẽ giúp giải quyết nguồn cung nội tạng đang bị thiếu hụt và cứu sống hàng triệu bệnh nhân mỗi năm. Ý tưởng được gọi là cấy ghép dị chủng này đã được thử nghiệm suốt từ năm 1667, nhưng tới nay vẫn chưa chính thức thành công.
Năm 2021 và 2022 là hai năm ghi dấu ấn quan trọng với hai ca cấy ghép thận và tim lợn sang cho con người đạt tới kết quả khả quan nhất.
Vào tháng 9 năm ngoái, một bác sĩ tại Đại học New York tên là Robert Montgomery đã ghép thành công thận lợn sang 1 người bị suy thận và chết não. Mặc dù không chính thức cứu được bệnh nhân, nhưng bác sĩ Montgomery cho biết ca ghép đã xác nhận quả thận lợn hoạt động bình thường trong cơ thể người và không bị đào thải.
Trong 54 tiếng đồng hồ, quả thận lợn đã tạo ra nước tiểu và đưa mức creatinine của bệnh nhân về mức bình thường – một chỉ số cho thấy quả thận lợn đã khắc phục được tình trạng suy thận cho bệnh nhân.

Đến tháng 1 đầu năm nay, nhóm bác sĩ tại Trung tâm Y tế Đại học Maryland đã cấy một quả tim lợn đầu tiên sang cho bệnh nhân suy tim nặng và quả tim ấy đã sống thêm được 2 tháng.
Mặc dù chưa đạt được kết quả hoàn hảo, những thí nghiệm đầu tiên này đã chỉ ra nội tạng lợn có thể sống sót sau quá trình cấy ghép mà không bị hệ thống miễn dịch của chúng ta đào thải ngay lập tức.
“Như bất kỳ ca phẫu thuật cấy ghép đầu tiên nào được thực hiện trên thế giới, cuộc phẫu thuật này đã dẫn đến những hiểu biết có giá trị, đem lại hy vọng và bài học kinh nghiệm cho các bác sĩ, để họ có thể cải thiện kết quả và cứu sống những bệnh nhân trong tương lai“, bác sĩ Bartley P. Griffith, người thực hiện ca ghép tim lợn sang người cho biết.

